Chirurgická léčba karcinomu plic
05/2019
MUDr. Adam Peštál, Ph.D.
1. chirurgická klinika LF MU a FN u sv. Anny, Brno
SOUHRN
Chirurgická léčba karcinomu plic je indikovaná u pacientů s nemalobuněčným karcinomem plic stadia I a II, své opodstatnění může mít i ve stadiu IIIA v rámci multimodální léčebné strategie. U pacientů s malobuněčným karcinomem plic je indikovaná pouze u nemocných s parametry T1—2(3) N0 M0. Cílem chirurgické léčby je dosažení resekce bez ponechání rezidua nádorové tkáně, tj. resekce R0. Součástí resekce je odstranění spádových lymfatických uzlin - plicních, hilových a mediastinálních.
Klíčová slova
karcinom plic, chirurgická léčba
Celý článek je dostupný pouze pro předplatitele
Staňte se pravidelným odběratelem našeho časopisu Onkologická revue...
STADIUM CHOROBY - KLASIFIKACE TNM
Ke stanovení korektní indikace k chirurgické léčbě karcinomu plic je nadále nutné exaktně určit stadium nemoci, posoudit celkový interní status pacienta a objektivně determinovat postresekční plicní rezervy. Stadium nemoci je stanoveno na podkladě parametrů TNM (tumor, noduli, metastases). Parametr N (noduli) je vhodné stanovit vyšetřením pozitronovou emisní tomografií/výpočetní tomografií, lépe i histologickou verifikací. Vyšetření pouze výpočetní tomografií (computed tomography, CT), a to i v kontrastním modu, je nedostatečné a s vysokým výskytem jak falešně negativních, tak falešně pozitivních výsledků. Klasifikace TNM je dynamickým procesem, korigovaným statisticky podloženými daty zpětné vazby efektu léčby. Změny v parametrech TNM je nutno respektovat, protože mohou zásadním způsobem ovlivnit léčebnou strategii. V rámci karcinomu plic se aktuálně jedná o změny v parametru T (tumor).
PŘEDOPERAČNÍ FUNKČNÍ PLICNÍ VYŠETŘENÍ
Před vlastním operačním resekčním výkonem je třeba stanovit přípustnou míru ztráty plicní tkáně. Záměrem je minimalizovat riziko pooperačních respiračních komplikací. U pacientů se provádí spirometrie - vitální kapacita (vital capacity, VC), usilovná vitální kapacita (forced vital capacity, FVC), usilovný exspirační výdej za jednu sekundu (forced exspiratory volume in 1 second, FEVj), FEV1/FVC, střední výdechová rychlost (mean exspiratory flow, MEF); bodypletysmografie - funkční reziduální kapacita (FRC), reziduální objem (residual volume, RV), celková kapacita plic (total lung capacity, TLC); vyšetření plicní difuze - difuzní kapacita plic pro oxid uhelnatý (diffusing lung capacity for CO, DLCO), lépe transferfaktor plic pro oxid uhelnatý (transfer-factor of the lung for carbon monoxide, TLCO), saturace krve kyslíkem pulzní oxymetrií (saturace % O2) a vyšetření tzv. krevních plynů a acidobazické rovnováhy (ABR).
V indikovaných případech dále rozšiřujeme diagnostický algoritmus o spiroergometrii. Klíčové parametry jsou FEV1 a DLCO. Doporučení European Respiratory Society (ERS) i American Thoracic Society (ATS) jsou následující: Při FEV1 a DLCO nad 80 % normální hodnoty je přípustná pneumonektomie, při hodnotách pod 35 % normální hodnoty a VO2max pod 10 ml/kg/min není doporučována ani lobektomie. Je možný též přesný výpočet ztráty plicních segmentů. Lze rovněž zohlednit již nefunkční plicní tkáň postiženou nádorem či atelektázou. Pozitivní změny mohou nastat v případě předoperační antibiotické sanace chronických plicních infekcí či v souvislosti s úpravou bronchodilatační terapie. Stanovení rizika může být i přísně individuální. Pokud je lokálně technicky možná tzv. parenchym záchovná operace (viz dále), je možné přistoupit k plicní resekci i při nepříznivém výpočtu stanoveného rozsahu přípustné resekce.
ROZSAH RESEKCE
Základním rozsahem plicní resekce pro primární plicní karcinom je lobektomie, tj. odstranění laloku s nádorem i se spádovou lymfatickou tkání. Při tumorech menších než 2 cm v průměru je variantou provedení plicní segmentektomie, to znamená odstranění jen postiženého plicního segmentu s příslušnou cévní a bronchiální větví, při respektování anatomických parenchymatózních hranic segmentu. Tato resekce je onkologicky účinnější než jen klínovitá plicní resekce, má však vyšší riziko pooperačního airleaku z obnaženého plicního parenchymu. Oproti lobektomii je dále zatížena vyšším rizikem lokoregionální recidivy nádorového procesu.
Podle současných poznatků se jeví jiná biologická povaha nádorů v populaci asijské, kde je tato metoda doporučována, ve srovnání s bělošskou populací. Podle doporučení European Society of Thoracic Surgeons (ESTS) je tedy segmentektomie vhodná spíše jen u pacientů neschopných podstoupit lobektomii.
V rámci plicní resekce vpravo, při infiltraci obou laloků, se provádí horní či dolní bilobektomie. V případě centrálních tumorů je i nadále přípustná pneumonektomie. S přihlédnutím na kardiální zátěž je riziková více vpravo. Nedoporučuje se po indukční onkologické terapii vzhledem k vysokému riziku postoperačních komplikací, včetně vzniku bronchopleurální píštěle.
Součástí chirurgické léčby karcinomu plic je i systematická lymfadenektomie, tedy odstranění plicních, hilových a ipsilaterálních mediastinálních lymfatických uzlin. Lymfadenektomie zahrnuje i odstranění tukové tkáně v okolí uzlin technikou resekce en bloc. Terapeutický efekt vlastní lymfadenektomie je diskutabilní až sporný, ale díky exaktnímu histologickému stanovení N stadia nemoci může být pak korektně indikovaná adjuvantní onkologická léčba s jednoznačným přínosem pro pacienta. V rámci metastazování karcinomu plic do lymfatického řečiště nefunguje princip sentinelové uzliny, jsou zachyceny tzv. skip metastázy ve vzdálenějších lymfatických uzlinách mediastina, nutná je tedy komplexní systematická oblastní lymfadenektomie.
 Ve shodě s doporučením České onkologické společnosti (ČOS) ČLS JEP jsou v rámci parametru T ve vybraných případech indikováni k operaci též pacienti s parametrem T3 i T4! Při dodržení podmínek parametrů N a M má chirurgická terapie jednoznačný benefit i pro tyto pacienty. Jedná se o tumory T3 N0-N2 M0, T4 N0-N1 M0; tumor T3 N0 - stadium IIB, ostatní - stadium IIIA. Resekce se provádí identicky v principu R0, tedy s resekcí tumorem zasažených i okolních tkání, v případě nutnosti s jejich rekonstrukcí či náhradou (perikard, horní dutá žíla, bránice...). Nutná je perioperační jistota dostatečného volného resekčního okraje, ověřená perioperačním kryotomovým histologickým vyšetřením. Chirurgická léčba je zahrnuta do rámce multimodální terapie. Tumory s parametrem T4 dělíme na potenciálně resekabilní a tumory, u kterých není resekce možná či racionální.
Ve shodě s doporučením České onkologické společnosti (ČOS) ČLS JEP jsou v rámci parametru T ve vybraných případech indikováni k operaci též pacienti s parametrem T3 i T4! Při dodržení podmínek parametrů N a M má chirurgická terapie jednoznačný benefit i pro tyto pacienty. Jedná se o tumory T3 N0-N2 M0, T4 N0-N1 M0; tumor T3 N0 - stadium IIB, ostatní - stadium IIIA. Resekce se provádí identicky v principu R0, tedy s resekcí tumorem zasažených i okolních tkání, v případě nutnosti s jejich rekonstrukcí či náhradou (perikard, horní dutá žíla, bránice...). Nutná je perioperační jistota dostatečného volného resekčního okraje, ověřená perioperačním kryotomovým histologickým vyšetřením. Chirurgická léčba je zahrnuta do rámce multimodální terapie. Tumory s parametrem T4 dělíme na potenciálně resekabilní a tumory, u kterých není resekce možná či racionální.
Stadia nemalobuněčného karcinomu plic vhodná k chirurgické léčbě ukazuje tab. 1.
CHIRURGICKÉ TECHNIKY
 Odstranění plicního laloku představuje vypreparování a hermetické přerušení přívodné plicní tepny, odvodné žíly a příslušného bronchu. Operace se mohou dělit na otevřené a miniinvazivní.
Odstranění plicního laloku představuje vypreparování a hermetické přerušení přívodné plicní tepny, odvodné žíly a příslušného bronchu. Operace se mohou dělit na otevřené a miniinvazivní.
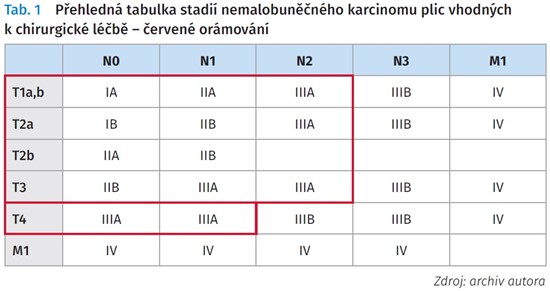
Mezi otevřené výkony řadíme torakotomie v rozličných variantách (přední, zadní, kombinované, vertikální...) a sternotomie (podélná, příčná). V případě objemných nádorů je možná i současná kombinace obou přístupů (obr. 1).
Moderní šetrnou miniinvazivní metodou je resekce cestou videoasistované torakoskopie (video-assisted thoracoscopic surgery, VATS), kdy se vlastní resekce provádí pomocí speciálních nástrojů a přístrojů jen z malých krátkých pracovních incizí a jedné krátké torakotomie délky cca 40 mm (obr. 2 ). Existuje i možnost tzv. uniportal VATS lobektomie. Benefit je obdobný jako při laparoskopii v rámci abdominální chirurgie a v indikovaných případech je již metodou volby. Procento provedených VATS lobektomií celosvětově každoročně narůstá.
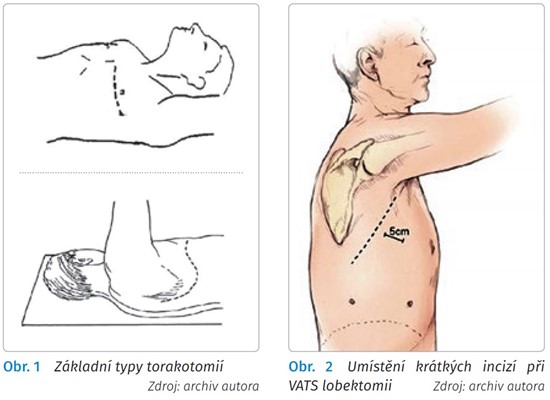
Resekce VATS mají svá specifika a indikace. Součástí VATS lobektomie je i lymfadenektomie. Díky moderním technologiím j e možný výcvik operatéra i počítačovou simulací (obr. 3).
Specifický je chirurgický přístup při operaci plicního karcinomu v oblasti sulcus superior - Pancoastův nádor. Jedná se o zadní Paulsonův a přední Dartevelův-Grůnwaldův přístup (obr. 4).
Plicní resekce jsou realizovány standardně v celkové anestezii za separované plicní ventilace. Provádějí se ale i operace bez splnění těchto dvou podmínek. Při torakotomii j e výhodné zavedení epidurálního katétru.
PARENCHYM ZÁCHOVNÁ OPERACE
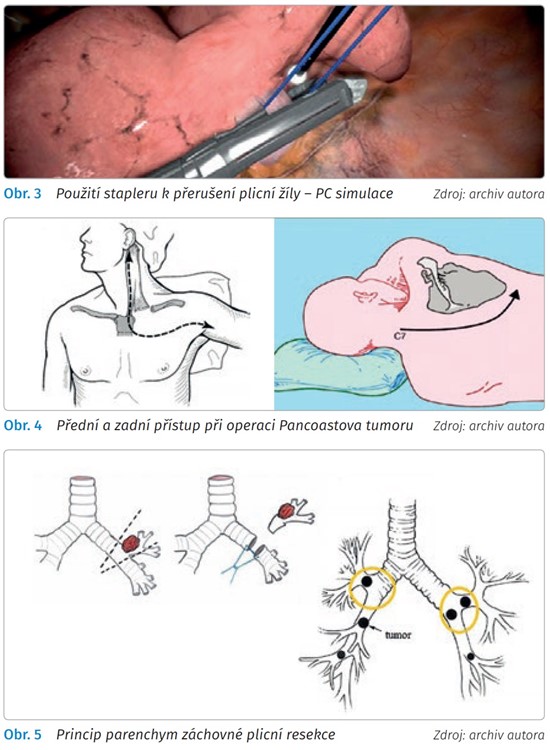 Cílem parenchym záchovné operace je lobektomie se záchranou zbylého funkčního plicního parenchymu. Jedná se o resekci tumoru s centrálním uložením, kdy je možná resekce spojného bronchu s následnou bronchoplastikou a takto zachováním významné části plicního parenchymu, zpravidla laloku. Nejčastěji se tato technika používá vpravo se zachováním dolních dvou laloků. Identická situace může nastat i při infiltraci plicní tepny se stejným postupem. Princip metody ukazuje obr. 5.
Cílem parenchym záchovné operace je lobektomie se záchranou zbylého funkčního plicního parenchymu. Jedná se o resekci tumoru s centrálním uložením, kdy je možná resekce spojného bronchu s následnou bronchoplastikou a takto zachováním významné části plicního parenchymu, zpravidla laloku. Nejčastěji se tato technika používá vpravo se zachováním dolních dvou laloků. Identická situace může nastat i při infiltraci plicní tepny se stejným postupem. Princip metody ukazuje obr. 5.
Nezbytné je perioperační cytologické či lépe histologické ověření volného resekčního okraje. Resekce by měla splňovat základní požadavek a pravidla chirurgické léčby, tedy resekci R0. Indikace k této chirurgické technice by měla být ideálně za splnění podmínky parametru N0.
EXTRAKORPORÁLNÍ MEMBRÁNOVÁ OXYGENACE
Extrakorporální membránová oxygenace (ECMO) je moderní metodou substituující plicní funkce, a to především při protrahovaném plicním selhávání například v rámci virové pneumonitidy. Podpůrná oxygenace je prováděna při zachování srdeční činnosti. Metodu je však možno použít i v rámci plicních resekcí. Je tak umožněno provádět resekce také na „monoplíci“ či u pacientů po předešlých plicních kontralaterálních částečných resekcích. Výkon je samozřejmě možný jen za předpokladu následné dostatečné reziduální postresekční plicní kapacity. Extrakorporální oxygenace se provádí v režimu kanylace veno-venózním, při současné kardiální insuficienci veno-arteriálním.
POOPERAČNÍ PÉČE
Pro zdárný pooperační průběh je dominantní snahou zabránění vzniku pooperačních pneumonií. Zásadní roli zde hraje péče o dýchací cesty. Nutná je evakuace hlenu či koagul z dýchacích cest, nejlépe přirozenou cestou, tedy vykašláním. Předpokladem toho je dostatečná a opakovaně kontrolovaná analgetická terapie. Zásadní je pooperační dechová a celková rehabilitace.
Vhodná je i podpůrná medikace, v indikovaných případech jsou aplikována mukolytika a bronchodilatancia parenterální či inhalační formou. Důležitá je i správná hydratace. V případě stagnace hlenů je nutno přistoupit aktivně a včasně k bronchoaspirační léčbě za užití flexibilního bronchoskopu. Významná je i promptní léčba pooperačních srdečních arytmií. Pozitivní roli v časné pooperační rehabilitaci hrají i moderní bateriové přenosné mobilní drenážní jednotky.
INDUKČNÍ CHEMOTERAPIE
V devadesátých letech byla doporučována v rámci nemoci N2 indukční onkologická příprava. Původní výsledky terapie, jež preferovala tento postup, však nebyly následně v komparativních multicentrických studiích potvrzeny.
Efekt indukční a adjuvantní terapie je ve srovnání identický, neoadjuvantní terapie však zásadně zhoršuje výsledky operací a přináší větší počet perioperačních i pooperačních komplikací. Indikací k neoadjuvantní, zpravidla konkomitantní, chemoterapii a radioterapii je dnes Pancoastův tumor a tumor T3 N2 při multietážovém mediastinálním postižení lymfatických uzlin (podmínkou by měla být histologická verifikace maligní lymfadenopatie).
DIAGNOSTIKA PARAMETRU N2
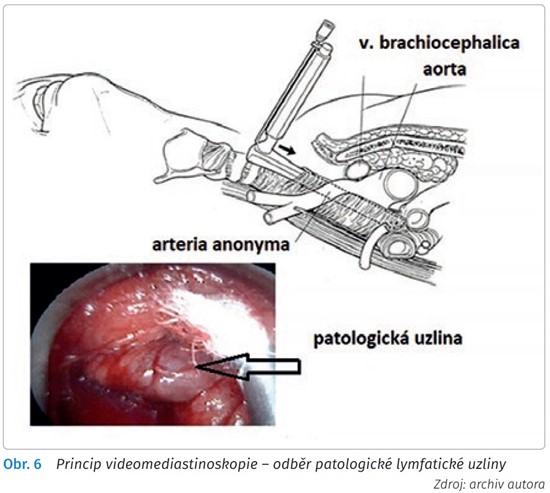 Histologická diagnostika se opírá předně o aspirační biopsii tenkou jehlou (fine needle aspiration biopsy, FNAB) cestou bronchoskopickou, ultrazvukově navigovanou - endobronchiální ultrasonografii (EBUS) nebo o biopsii uzliny cestou videomediastinoskopie (VMS, obr. 6) či videotorakoskopie (VTS). Podezření na možnou maligní lymfadenopatii by mělo být stanoveno na podkladě vyšetření PET-CT. Pro VMS biopsii jsou dostupné uzliny stanic 2, 4 a 7 podle Mouintainovy-Dresslerovy mapy lymfatických uzlin mediastina, pro VTS stanice 7, 8 a 9 a dále 2 a 4 vpravo, 5 a 6 vlevo.
Histologická diagnostika se opírá předně o aspirační biopsii tenkou jehlou (fine needle aspiration biopsy, FNAB) cestou bronchoskopickou, ultrazvukově navigovanou - endobronchiální ultrasonografii (EBUS) nebo o biopsii uzliny cestou videomediastinoskopie (VMS, obr. 6) či videotorakoskopie (VTS). Podezření na možnou maligní lymfadenopatii by mělo být stanoveno na podkladě vyšetření PET-CT. Pro VMS biopsii jsou dostupné uzliny stanic 2, 4 a 7 podle Mouintainovy-Dresslerovy mapy lymfatických uzlin mediastina, pro VTS stanice 7, 8 a 9 a dále 2 a 4 vpravo, 5 a 6 vlevo.
DIAGNOSTICKÁ VIDEOTORAKOSKOPIE
Diagnostická videotorakoskopie je přínosná pro diagnostiku maligních výpotků, diagnostiku postižení parietální či mediastinální pleury, k posouzení vztahu tumoru ke strukturám mediastina, bránice apod. Možné jsou i diagnostické videotorakoskopické resekce periferních plicních lézí. Videotorakoskopie dnes již téměř zcela nahradila histologickou verifikaci tumorů předního mediastina, včetně možného karcinomu plic, pomocí přední parasternální mediastinotomie podle Chamberleina.
MULTIOBOROVÁ INDIKAČNÍ KOMISE
Léčebná strategie i posloupnost léčby by měly být stanoveny konsenzuální dohodou odborné komise složené ze zainteresovaných lékařských oborů. Součástí odborného týmu by měl být vždy i hrudní chirurg, a to z důvodu správného posouzení lokálního nálezu s výhledem na možnou plicní resekci. V současné době je v České republice, vzhledem k vyššímu stadiu nemoci v rámci prvotního diagnostického záchytu karcinomu plic, indikováno k chirurgické léčbě méně než 17 % všech pacientů s plicním karcinomem.
DISPENZÁRNÍ PÉČE
Nedílnou součástí léčby je i následná dispenzární péče, která probíhá v ambulancích onkologa, resp. pneumoonkologa. V rámci zpětné vazby je ale vhodné provádět pravidelné kontroly i na pracovišti hrudní chirurgie, kde byl resekční výkon proveden.
LITERATURA
- Benej M, a kol. Aktuální indikace anatomických segmentektomií plic v onkochirurgii. Klinická onkologie 2016;29(Suppl 2): 2S101.
- https.//www.linkos.cz.
- https://www.ests.org.
- https://www.nccn.org.
- Skřičková J, Kolek V, a kol. Základy moderní pneumoonkologie. 2. vydání. Praha: Maxdorf, 2017.